脳疾患の中でも救急搬送される頻度が高いのがクモ膜下出血です。
突然の発症で高齢者に限らないという特徴があります。

有名人でも多いよ。
星野源さん、KEIKOさん、木村拓也さん(野球選手)、ジャニーさん。
年齢問わず、発症する可能性があります。
後遺症の可能性もあるので、早期治療が何より優先です。
くも膜下出血は救急看護のケアが予後に影響を及ぼすので、しっかり理解してください!
クモ膜下出血の基本知識
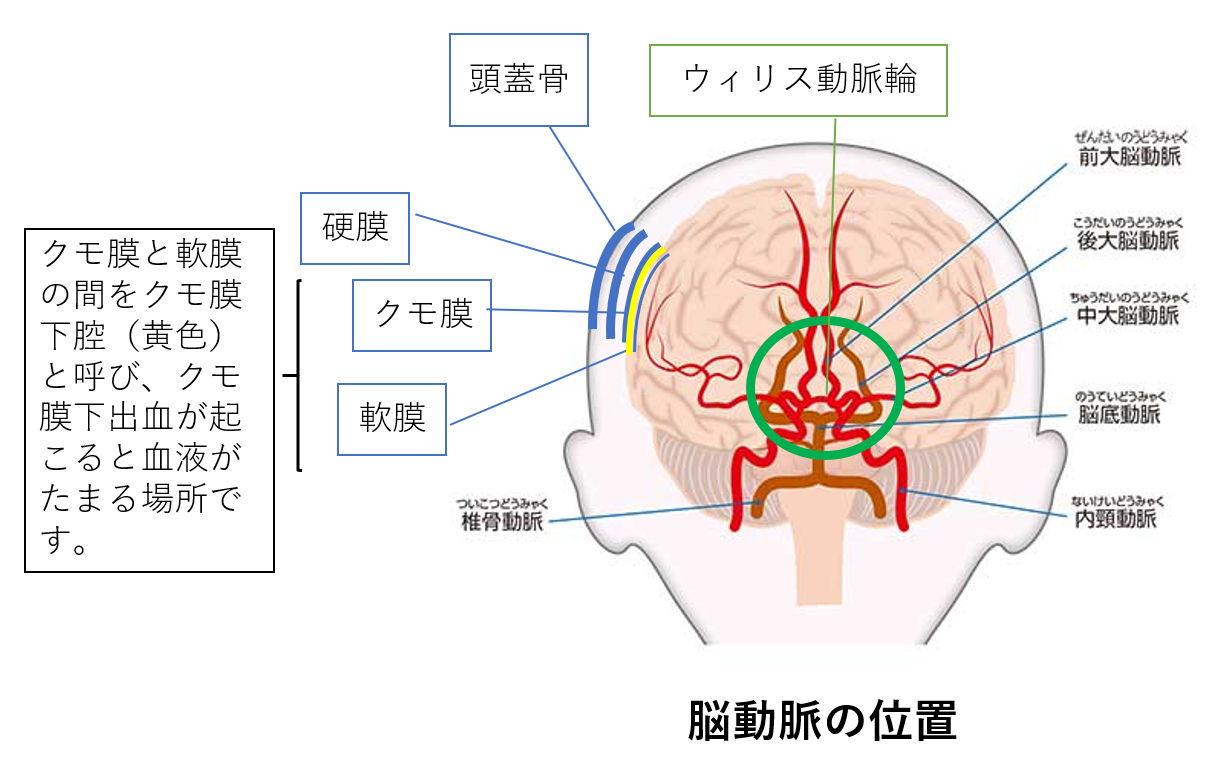
脳はデリケートな組織のため軟膜・クモ膜・硬膜と3層構造で守られています。
その中のクモ膜の下には、脳が活動するために必要な酸素と栄養を供給する椎骨動脈が走っています。
その動脈にこぶができ、そのこぶがなんらかの理由で破れ血液がクモ膜と脳の表面の隙間に漏れ、頭蓋内圧を上昇させます。
死亡率、後遺症発症率が高いのが特徴です。
・約50%の人は後遺症が残る
クモ膜下出血の原因となる疾患や病態
脳動脈瘤
クモ膜下出血の約80%は脳動脈瘤の破裂
脳の動脈がこぶ状のようになっており、運動、努責、興奮状態などによって脳の血圧が急激に上昇すると、こぶ状の薄くなっている血管壁が破れ出血を招きます。
動脈はクモ膜と脳の表面の間を走っているので出血がわずかでもクモ膜下腔全体に及び、頭蓋内圧亢進症や脳ヘルニアを合併する恐れがあります。
脳動静脈奇形
若年性のクモ膜下出血の原因に多い
脳の動脈と静脈がシャントを作っており、静脈壁は動脈に比べ脆弱なため大きな圧がかかってしまうと簡単に破れ出血をきたします。
脳動静脈奇形は無症状の人が多く、若年者は脳のMR検査など受ける機会がないので、気づかれづらいです。
たいていは、くも膜下出血を発症してから脳動静脈奇形に気づくという患者さんがほとんどです。
星野源さんのくも膜下出血の原因は不明ですが、30代で発症しているので、もしかしたら脳動静脈奇形があったのかも知れません。
外傷
交通事故や転倒転落により頭を強く打った時に、脳と硬膜を結ぶ静脈が切れて細い血管からクモ膜下腔へ出血することがあります。
これは若い世代~高齢者まで全ての人に可能性がありますが、特に高齢者で抗凝固薬など出血リスクが高い人は発症しやすいです。
クモ膜下出血の症状は出血部位で決まります
出血を起こした部位によって症状が異なります。
| 前交通動脈 | 嗅覚障害、記憶障害、人格変化、一側または両側下肢の麻痺 |
| 内頸動脈 | 片麻痺、失語、運動神経麻痺、視力・視野障害 |
| 中大脳動脈 | 片麻痺、失語 |
| 椎骨動脈 | 動眼神経・外転神経・滑車神経・三叉神経障害・下部脳幹神経障害 |
どの動脈を損傷するかによって症状は様々です。
特に椎骨動脈の場合、脳神経が多数走っていますので、脳神経と関連して症状を確認すると分かりやすいでしょう。
検査と診断
①頭部CT:第一選択です。ただし、出血が少量の場合は診断がつかないこともあります。
②頭部MRI・MRA:CT検査で分からない少量の出血も特定できます。
③腰椎穿刺:髄液に血液が混入しており場合は急性期、キサントクロミーという漿液性の髄液を認めた場合は陳旧性にクモ膜下出血を起こしたという診断になります。ただし、頭蓋内圧亢進症を認めている場合は禁忌です。
④脳血管造影:透視しながらカテーテルを進め奇形や瘤の位置や大きさを確認します。
クモ膜下出血の治療
・カテーテル治療
・薬物療法
この3種類です。
出血の部位、程度で緊急度を判断し、その患者さんの基礎疾患なども考慮して治療の第一選択が決まります。
クモ膜下出血の予後は再出血・脳血管攣縮・脳ヘルニアの3点で決まります。
いかに早期に治療を開始するか、にかかっています。
開頭クリッピング術
出血から48-72時間以内に手術を実施したいところです。
手術は、出血した血管をクリップで止めるという内容です。
血種ができている場合は、血種も除去します。
出血後24時間以内は再出血リスクが高いので、手術までの間は再出血に注意が必要です。
未治療で発症から1週間経過した場合は、脳血管攣縮の時期と重なり、出血リスクがより高くなります。
そのため、血管攣縮の可能性が少なくなる14日を経過してからの手術となる。
カテーテル治療(血管内治療)
大腿動脈からカテーテルを挿入し、X線による透視の下、出血部位までカテーテルを進めていきます。
目的地である動脈瘤内にプラチナ製のコイルを詰めて閉塞するコイル塞栓術(脳動脈瘤コイリング術)や血管攣縮に対する血管拡張薬を注入する治療法です。
開頭手術と比較すると低侵襲で患者のQOLを考慮した治療と言えます。
保存治療(血圧管理)
血圧が上昇すると再出血のリスクも頭蓋内圧亢進症のリスクも高まります。
ベッドアップし、頭蓋内圧を亢進させない体位や血圧を低めの維持を保つよう薬剤でコントロールします。
脳出血慢性期の7~15%の割合で痙攣発作を合併する恐れがあり脳疾患の既往で起こる痙攣発作のことを症候性てんかんと言います。
痙攣発作は大脳皮質に出血があるほど発症しやすく、その割合は15~23%と高くなります。
また、脳出血の好発部位である「被殻出血」や「視床出血」などの脳出血は痙攣発作の合併を引き起こしやすいとされていますが、抗てんかん薬の予防的使用は推奨されていません。
しかし、脳出血発症後2週間以上たってからの痙攣発作が起きた場合は、痙攣発作が再発しやすいと考えられ抗てんかん薬の投与が行われます。
原疾患と併用し合併症予防も重要
クモ膜下出血では脳だけでなく全身に合併症を引き起こす可能性があり、合併症を発症すると予後不良になる恐れもあるのでクモ膜下出血の治療と併用し合併症予防も重要です。
再出血
脳動脈瘤破裂が原因でクモ膜下出血を起こした場合、20%の割合で再出血を認めます。
特に発症後、24時間以内が再出血のリスクが高いです。
再出血を起こすと、予後不良で、ADLの完全回復は無理でしょう。
ただし、外傷性のクモ膜下出血では再出血のリスクは低いです。
まれに出血が続いたとしても血の凝固が遅いなどが原因で死に至るほどの出血をすることはほぼなく、経時的に出血部位が吸収されていくことがほとんどです。
脳血管攣縮
脳血管はダメージを負うと、脳血管攣縮を合併する可能性がありますので要注意です。
脳血管攣縮とは、脳の動脈が縮んで一時的に細くなり血流が乏しくなることを言います。
クモ膜下出血発症後、4~14日が攣縮の可能性が高く、スパズム期と言います。
脳血管攣縮を発症すると、脳梗塞に至る可能性があります。
一般的にクモ膜下出血の原因で1番多い、脳動脈瘤はウィリス動脈輪の近くで形成されることがほとんどです。
脳への血流が必ずこのウィリス動脈輪を通過し、側副血行路がないため脳血管攣縮により脳梗塞を発症した場合は重症になりやすいと言われています。
肺水腫・タコつぼ型心筋症
発症によるストレスや血圧の上昇に伴う心負荷やINOUTバランスの変調により肺水腫やタコつぼ型心筋症を招く可能性があります。
早期から血圧管理はされ心負荷を避けるために酸素投与もしているため肺水腫の予防介入はできていますが、もともと心機能・腎機能が低下している患者は要注意です。
尿崩症
脳浮腫が強くなり、脳圧が高くなると視床下部や脳下垂体の機能が悪くなり、下垂体後葉から分泌される抗利尿ホルモンが減少し、尿量が急激に増加します。
生常圧水頭症
急性期では見られません。
慢性期に入ってから合併する可能性があります。
救急看護師は正常圧水頭症の合併症が出る期間まで患者さんを担当することはないですが、患者さんやご家族に合併症の説明をするときに必要な知識です。
救急看護の実際
救急外来
脳梗塞・脳出血とほぼ一緒です。
バイタルサイン、意識レベルの確認、ルート確保の上、すぐにCT検査へ出棟します。
CTでクモ膜下出血と診断されたら血圧管理や疼痛コントロールを行いながら、手術や血管治療へ行く可能性があるので準備をしましょう。外科的治療を行った場合は、ICUや脳外科病棟へ入院となるでしょう。
救急部ICU
外科治療後もしくは、全身状態が不安定で外科治療ができず内科治療となってしまった患者が入院適応になると思います。
いずれにせよ、上記で述べた通り、再出血・脳血管攣縮・頭蓋内圧亢進症の3点に注意した管理が必要です。
ICUという特殊な環境の上に脳疾患ということでせん妄を発症する可能性も高いです。せん妄となり攻撃的になると安静が保てず血圧が急上昇することやドレーンや挿管チューブなどを自己抜去する恐れもあるので安全第一でケアが必要です。
救急病棟
外傷による軽度のクモ膜下出血の患者が多いと思います。
上で述べた通り、再出血のリスクは低いので急性期は安静保持と血圧管理を行い、安定後は離床援助をすることになります。



コメント
[…] 外傷性くも膜下出血 […]