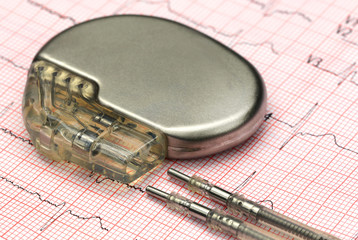
緊急時に使うテンポラリーペースメーカー
テンポラリーペースメーカーは通常のペースメーカーを植え込む前の応急処置として使用するペースメーカーです。
洞不全症候群・房室ブロック・心房細動などの不整脈の出現で循環動態が不安定になり、意識消失の可能性が高い患者に対して使用します。
そのため、植え込んだ後と異なりペースメーカー本体が体外にあり設定変更がいつでも可能です。
その分心電図を注視し、患者さんの状態に合わせて設定を変えていかなければいけません。
救急搬送された患者や心疾患患者の急変などで対応することが多いです。
ちなみにテンポラリー(Temporary)は「一時的な」という意味です。
そのまんまですね!
ペースメーカーの基本が知りたい方はこちらの記事をどうぞ!
テンポラリーペースメーカーには2種類

テンポラリーペースメーカーには
・経皮ペーシング
・経静脈ペーシング
の2種類があります。
経皮ペーシングは胸部の表面に電極パッドを貼付し、外部から心筋へ電気刺激を与える方法です。
取り付けが簡単で素早く行えるため、心停止で一刻の猶予もない場合に経皮ペーシングを適用します。
しかし、鎮痛剤を必要とし、管理が難しく長時間使用できないというデメリットがあるため、次に説明する経静脈ペーシングを適用することが多いです。
経静脈ペーシングは、電極リードを内頸静脈や鎖骨下静脈から右心室または右心房に挿入する方法です。
経静脈ペーシングは内頚静脈や鎖骨下静脈から電極リードを右心室または右心房に挿入しペーシングをします。
経静脈ペーシングのテンポラリーペースメーカーの挿入手順と看護
バルーン付きやスタイレットタイプなどいくつか種類がありますが、今回はスタイレットタイプで紹介します。
挿入時の必要物品
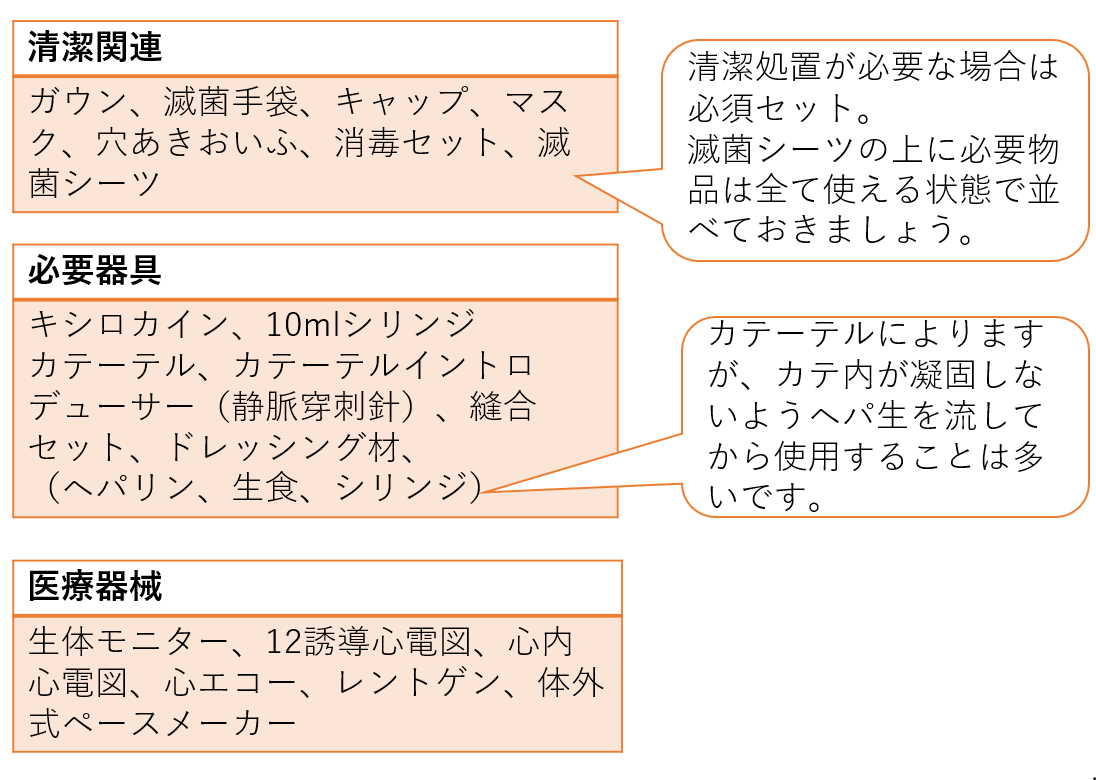
使用するカテーテルによって多少必要物品は異なります。
例えば、バルーン式を使う場合はバルーンとシリンジが追加で必要です。
自分の病院がどのカテーテルを使用しているか事前に確認しておきましょう。
ペースメーカーの挿入手順と看護師の介助方法
(黒字が医師が行う挿入手順、青色が看護師の介助・注意点です)
- アプローチは鎖骨下静脈が1番多いですが、他にも尺側皮静脈、上腕静脈、経静脈、大伏在静脈、大腿静脈を選択する場合もあります。刺入部を消毒し、穴あきおいふをかけ術野を確保する。
必要物品は全て清潔野に出して並べておきます。使う順に並べるのが理想的です。処置をする部屋は暖かくし、局所麻酔で患者は意識があるので、やっている内容や痛みや気分不快がないか、声をかけましょう。 - キシロカイン麻酔を皮下注射する。
医師がシリンジの先端をキシロカインの容器の中に入れたら、容器を押すと圧の違いから自然とシリンジ内へ入ります。 - カテーテルは、カテーテルイントロデューサーもしくは静脈穿刺針を用いて導入する。カテーテルのサイズによって静脈穿刺針のゲージも異なる。
*動脈穿刺に注意
カテーテルイントロデューサーか静脈穿刺針を使うか事前に確認を。
合併症が起こる可能性もあるので心電図変化、呼吸・循環動態の変化に注意が必要です。 - X線透視下でカテーテルの走行を確認するとともに、胸部・四肢誘導の心電図を継続し、心電図変化に注意する。
胸部誘導は常にモニタリングされていますが、12誘導心電図を撮るよう言われるので穴あきおいふをかける前に、電極を貼り、波形がきれいに出るか確認しておきましょう。 - 心内心電図をモニタリグしながらカテーテルを心臓内部へ進める。
- スタイレットハンドルを親指と人差し指でゆっくりと廻しながらカテーテル先端を操作して、三尖弁を越えて右心室心尖部へカテーテルを進める。右心室の入り口付近では幅の広いQRS波になる。
- 心室筋にカテーテル先端が当たると発生する障害電流を確認して先端の適切な位置を決める。
- 閾値の設定する。
- 心室ペーシングをする。
- ペーシングに問題がなければ、スタイレットを引き抜く。
*元の位置にスタイレットを入れたままだと穿孔リスクあり。 - 刺入部に2針程度針をかけ、皮膚と固定しドレッシング材で保護する。
刺入部周辺は皮膚トラブルの確認ができるよう必ず透明な保護剤で固定しましょう。 - 体外式ペースメーカーに直接つなぐ。
ペースメーカーが落ちないよう患者の身体の上でクリップなどを使い固定した方がよいです。
テンポラリーペースメーカー使用時の看護
【確認項目】
- モード
- 設定レート
- 感度(ペースメーカーが自分の脈を感知する力)
- 出力(ペーシングジの出力電力)
挿入時に設定されていますので必ず医師へ確認し、勤務交代時など看護師同士でも確認が必要です。
一時的なものなので、当たり前ですがまだペースメーカー手帳はありません。
【観察項目】
- 自己脈やペーシングの有無
自分の脈なのか、定期的にペーシングされているのか心電図で確認できます。 - 心拍数
設定範囲内で心拍数が維持できていますか? - 刺入部の固定
刺入部がずれている場合電極が正しい位置に当たらずペーシングできません。刺入部の確認は皮膚トラブルも含め重要です。 - 抜けていないか
体外に器械をぶら下げている状態なので、体位変換などで器械が引っ張られ抜ける可能性があります。日常生活動作にも注意が必要です。 - ペーシング不全
電気刺激があるのに患者さんの真菌が反応しない状態で心電図で確認できます。 - センシング不全
オーバーセンシング:自分の脈でないものまで感知してペーシングする
アンダーセンシング:自分の脈を感知せず、電気刺激を与えてしまう
ともに心電図で確認できます。
*緊急で挿入しているためペーシング・センシング不全の可能性があります。
植え込み型の長期使用している患者さんと比較し、状態が変化しやすく設定変更をする頻度も高い状態ですので、心電図変化には十分注意が必要です
*異常時はすぐに医師へ報告が必要です
救急看護の実際
救急外来
洞不全症候群・房室ブロック・心房細動などの不整脈のため循環不全・アダムストークス徴候を伴い、搬送されてくる患者は緊急でペースメーカーを使用する必要があります。
循環と呼吸状態を維持させるため、補液と酸素投与は当たり前で、心停止になればすぐに心臓マッサージや除細動により心拍再開のための処置を行います。
テンポラリーペースメーカーの挿入は循環器内科Drが行い、挿入後はレントゲンや心電図、エコーなどで挿入位置の確認、心臓の評価を行っていきます。
上の説明で、心停止している場合に経皮ペースメーカーを使用することもあると述べましたが実際には見たことがありません。
そのような場合はたいてい除細動をかけるので臨床現場ではほぼ経皮ペースメーカーは使われていないでしょう。
救急病棟
テンポラリーペースメーカーを挿入すれば、不具合がない限り循環不全や意識消失を起こす可能性は低いのでICUではなく救急病棟の入院になることが多いです。
観察項目は上で述べた通りで、循環・呼吸モニタリングを継続し異常の早期発見に努めます。
テンポラリーペースメーカーは応急処置なので、1週間以内には植え込み型に変更するための手術を受けることになるでしょう。
それまでの間、呼吸循環動態が安定している患者は離床できますが、機械をぶら下げた状態で動かないといけないので抜けないように注意を払います。
救急部ICU
テンポラリーペースメーカーを挿入し循環動態は問題ないが、心不全の合併があり呼吸状態が不安定な方や意識消失時間が長く低酸素状態となり意識レベルが低下している人はICUの入院対象になります。
心不全の合併がある場合、ペースメーカーを使用していても不整脈出現リスクが高く、AF,VTのリスクがあります。
また肺水腫になり呼吸状態が不安定になると挿管の可能性もあるので、呼吸循環どちらのリスクも高いです。
肺と心臓はガス交換で繋がっておりどちらにも影響を及ぼすのでバランスよく管理する必要があります。
低酸素状態でペースメーカーを挿入する事例は見たことがありません。恐らく、低酸素状態を判定された状態で医師から説明があり、薬物療法だけとなることも多いように思います。
看護師の皆さん!今の仕事、将来へ不安を感じている人は
をぜひ参考に。





コメント