急性冠症候群とは
急性心筋梗塞や不安定狭心症など心臓の栄養血管である冠動脈が閉塞されることで心臓の血流が急激に低下し虚血状態に陥る状態の総称です。
心筋梗塞 緊急度★★★
冠動脈が動脈硬化などが原因で閉塞し心筋が虚血状態になり壊死した状態を指します。
症状
胸の中央から背中、あご、左腕にかけて広がる痛みを訴える人が多く、次に息切れ、動悸、多量の発汗、めまい、血圧低下、失神、意識消失などの症状が出現する可能性があります。
検査
- 心電図
必須の検査です。経時的に変化するのが心筋梗塞の特徴です。
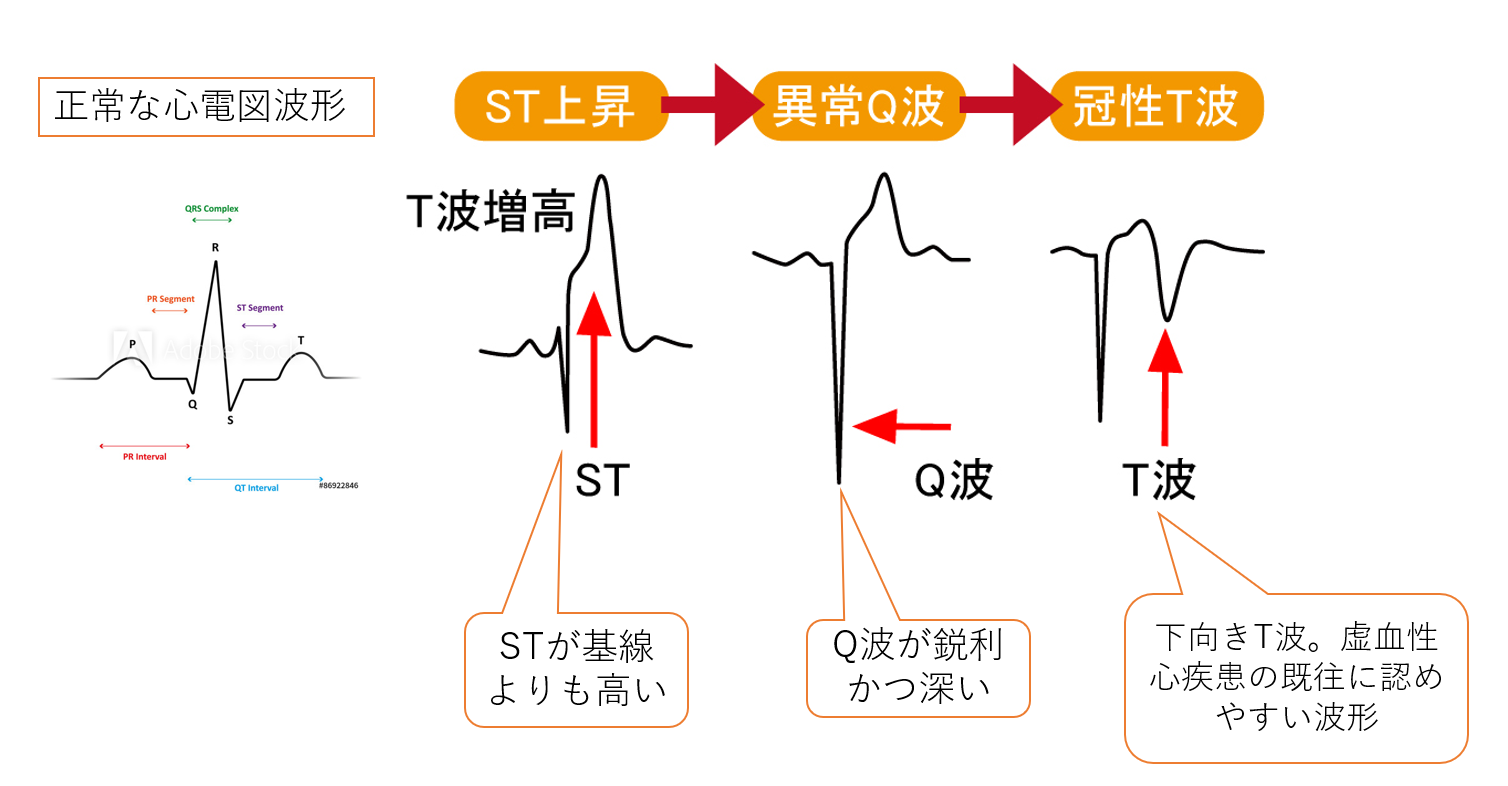
①T 波増高
② ST 上昇(どの誘導で上昇したかによって拘束部位が推測できる)
③梗塞の進展に伴い発症後数時間から 24 時間以内に梗塞部誘導で異常 Q 波が出現(最近は異常Q波を認めない症例も多く予後良好)
④ ST 上昇の軽快とともに数日後に冠性 T 波が出現
- 採血
CK-MB、CK(発症後4~8時間で上昇、ピークは24時間以内)
トロポニンI・T(発症後3~6時間で上昇、2週間は検出される) - 動脈血ガス
PCO2、PO2、pHで低酸素血症の評価とNa、Kなどの電解質の確認 - 心エコー
局所壁運動異常(asynergy)の有無、梗塞部心筋菲薄化の程度、心機能や合併
症(心室中隔穿孔,乳頭筋不全・断裂など)の有無 - 胸部レントゲン
肺うっ血の有無を確認。重症度判定につながる。
治療
保存治療
- 薬物療法
硝酸薬(ニトログリセリン、硝酸イソソルビドなど)→冠動脈を広げる
カルシウム拮抗剤→冠動脈攣縮予防
β遮断薬→心臓の運動による負荷を軽減する
抗血小板薬→血液を固まりにくくし、血栓を防ぐ - 酸素療法
心臓の負担を軽減させるために酸素投与を行う
外科治療
- 心臓カテーテル治療
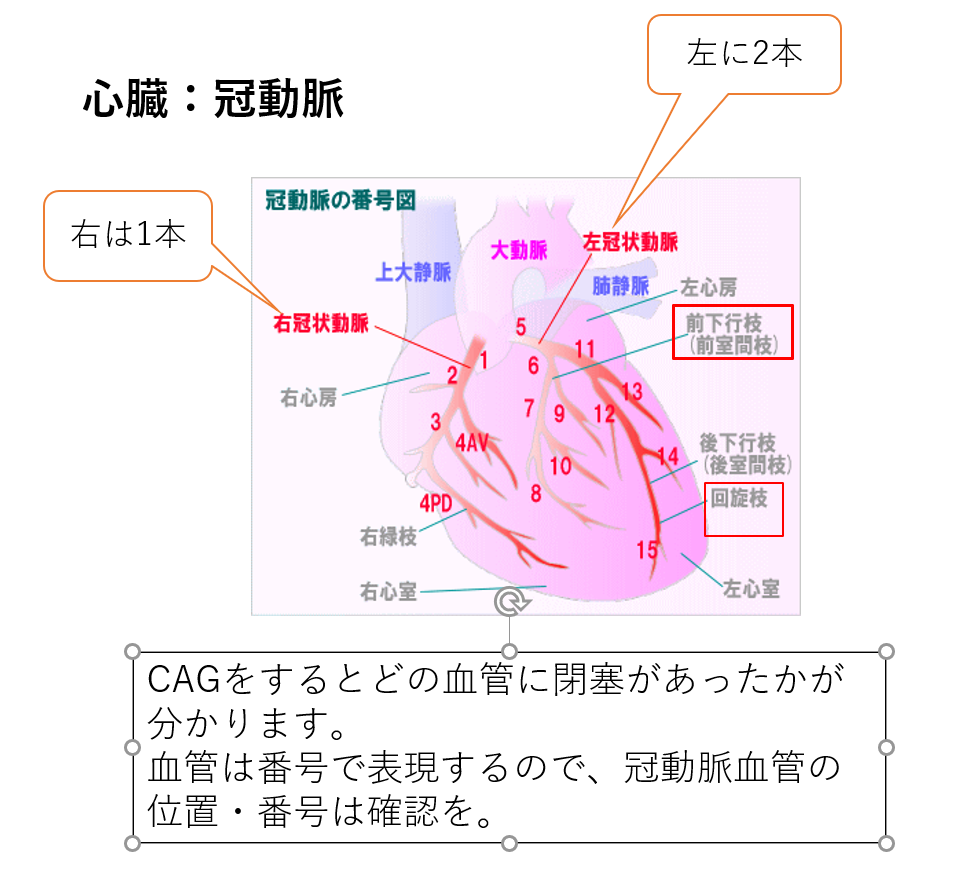
心臓のどの血管が閉塞しているのかをカテーテルを使って確認する(CAG)し、閉塞が重度の場合は風船やステントを挿入し閉塞を介助する処置(PCI)を行う。
刺入部:橈骨動脈もしくは大腿動脈
細い血管の狭窄の場合はCAGで造影剤を通過させることで広がることもあり、CAGだけでも治療になります。一般的にPCI後はCCUへ入院することが多いでしょう。
- 冠動脈バイパス術(CABG)
左前下行枝、左回旋枝、右冠動脈の3本とも閉塞をしていた場合、他の血管を冠動脈に吻合し、血流を維持する方法です。クラフトとして選ばれるのは内胸動脈、橈骨動脈、胃大網動脈が一般的です。
手術時間は2~4時間、入院日数は14日以内。
狭心症 緊急度★★☆
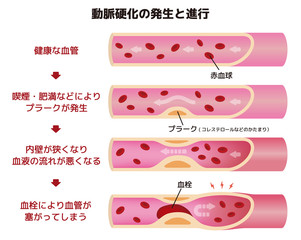
虚血性心疾患の1つで、心臓の栄養を送る冠動脈が動脈硬化や攣縮などが原因で狭窄し、血流が乏しくなることで発症する病気です。
血流が乏しくなる原因:動脈硬化の機序をイメージ
種類
- 労作性狭心症
階段を上がったり、思い荷物を持ったりなど、心臓に負荷が強くかかったときに発症する。 - 安静時狭心症
特に運動など関係なく、急に発症する。早朝など冠動脈が痙攣して起こることが多いです。
3週間症状が安定しており発作を起こしてない場合を安定狭心症と言い、薬物療法で経過をみることができます。一方、3週間以内に発症したり症状が増悪したりする場合は不安定狭心症と言い、心筋梗塞へ移行する可能性が高いので危険です。
したがって、不安定狭心症は急性冠症候群に含まれ緊急度★★★です。
症状
胸が締め付けられる絞扼感・圧迫感(狭心痛)、前胸部痛が主だが、放散痛と言い左肩~上腕、背部まで広がることがある。それ以外に動悸、呼吸困難感、血圧低下、不整脈、嘔気など。
だいたい発作は15分以内で収まることが多いが、持続する場合は心房細動や心筋梗塞などを併発する可能性もあります。
検査
心筋梗塞と一緒です。
1点違うのが心電図検査で、ST変化に注目です。
労作性狭心症→ST低下
安静時狭心症→ST上昇
狭心症が疑われる人はホルター心電図という24時間心電図を付けて生活する検査を受けると診断に結びつきます。が、救急看護師にはあまり関係がありませんので説明は省きます。
治療
心筋梗塞とほぼ一緒です。
ただ、狭心症では3枝病変というのはないのでバイパス術はありません。
また、狭心症の時はニコランジルという冠動脈拡張薬・冠攣縮予防薬を使うことが多いでしょう。
救急看護師の対応
救急外来
胸痛や左半身の疼痛の訴えは急性冠症候群の可能性がありますので、念頭に置き診察の準備をします。
①バイタルサイン測定 ②心電図モニター装着
③12誘導心電図施行 ④ルート確保+採血提出
患者が到着後①~④は必須かつ迅速にすべき事項です。
もし、患者の血圧・心拍数が低下していたら
輸液投与よりも昇圧剤の使用を優先するでしょう。理由は低心臓の状態で輸液をすると心不全を合併する可能性が極めて高いからです。急性冠症候群が疑われる場合は心臓に負荷をかけたくないので、輸液は少なめに維持します。
胸痛を持続的に訴えている場合は、冠動脈を広げるためニトロペン・バイアスピリンの内服を優先します。心疾患の既往がある場合は自宅で飲んでいる可能性もあるので事前に確認を。
急性冠症候群と診断がつけば、恐らく緊急心臓カテーテル治療へ移ります。急いで心カテの準備をしましょう。
救急部ICU
カテーテル検査後、ICUに入院するということは3枝病変がありPCIを施行した場合は心不全など合併症をすでに引き起こしている場合などが考えられます。
1度で治療を完結できていない場合もあるので再度胸痛発作には要注意です。ICUでは主に全身管理、特に心臓の負荷をかけず循環・呼吸の維持とINOUT管理がメインになるでしょう。
救急病棟
CAGのみで治療を終えた患者が入院対象となるでしょう。クリニカルパスに従い刺入部の圧迫介助などを行います。動脈穿刺かつ抗血小板薬を内服している患者も多いので止血確認は確実に行いましょう。
シーネによる皮膚トラブルの可能性もありますので、圧迫介助の後に確認が必要です。CAGだけで退院できる場合と引き続き内服治療を継続する場合があると思いますので、退院時の指導・確認も忘れずに!
看護師の転職に興味がある人はこちらの記事へ。




コメント
[…] そのため、初期診療としては、心不全や急性冠症候群の患者の対応に準じます。 […]
[…] そのため、初期診療としては、心不全や急性冠症候群の患者の対応に準じます。 […]
[…] そのため、初期診療としては、心不全や急性冠症候群の患者の対応に準じます。 […]